
നവദമ്പതികള്ക്ക് ആശംസകള് നേരുമ്പോള് സന്താനലബ്ധിക്കുള്ള ആശീര്വാദവും അടങ്ങിയിരിക്കും. യുവദമ്പതികള്ക്ക് ആദ്യത്തെ കണ്മണിയുണ്ടാകുകയും നിര്ഭാഗ്യവശാല് അതിന് ചെറുതോ വലുതോ ആയ ഹൃദയവൈകല്യം കാണുകയും ചെയ്താല് ആ യുവമിഥുനങ്ങളുടെ ഹൃദയതാളം തന്നെ തെറ്റാം.
ജന്മനാ തന്നെ ശിശുക്കളുടെ ഹൃദയ വ്യതിയാനങ്ങളെ അല്ലെങ്കില് വൈകല്യങ്ങളെ ഇംഗ്ലീഷില് Congenital Heart Disease (സിഎച്ച്ഡി) എന്ന് വിളിക്കുന്നു.
ഞാന് ദീര്ഘകാലം പ്രവര്ത്തിച്ചിരുന്ന എസ്എടി ആശുപത്രിയില് ഒരു വര്ഷം ശരാശരി 10,000 കുഞ്ഞുങ്ങള് ജനിക്കുന്നു. ഇവരില് ഏകദേശം 100 കുട്ടികളില് സിഎച്ച്ഡി കാണാം.അതായത് ഒരു ശതമാനം വരെ. കേരളത്തില് ഒരുവര്ഷം അഞ്ച് ലക്ഷം കുഞ്ഞുങ്ങള് ജനിക്കുന്നുണ്ട്. അതിനര്ത്ഥം ഒരു വര്ഷം കേരളത്തിലെ 4000-5000 നവജാതശിശുക്കളില് സിഎച്ച്ഡി കാണപ്പെടുന്നു.
ഇത് അത്ര ഞെട്ടിക്കുന്ന കണക്കല്ല. കാരണം ഇവരില് 25 ശതമാനത്തിന് വളരെ നിസ്സാരമായ തകരാറുകളായിരിക്കും. ഒരു തരത്തിലുള്ള ചികിത്സയും അവര്ക്ക് വേണ്ടി വരില്ല. 50 ശതമാനം കുട്ടികളില് പ്രാധാന്യമര്ഹിക്കുന്ന, പക്ഷെ പ്രായേണ അപകടമില്ലാത്ത സിഎച്ച്ഡി ആയിരിക്കും. അതേ സമയം 25 ശതമാനം കുട്ടികള്ക്ക് അതീവ ഗുരുതര സ്വഭാവമുള്ള ക്രിട്ടിക്കല് സിഎച്ച്ഡി കാണാം. ഇവയെ ഉടന് തന്നെ ചികിത്സിക്കേണ്ടി വരും. ഈ വിഭാഗത്തില് പ്രതിവര്ഷം ഉദ്ദേശം 1000 നവജാതശിശുക്കളുണ്ടാകും.
സിഎച്ച്ഡിയുള്ള കുട്ടിയുമായി മാതാപിതാക്കള് ഒരു ഡോക്ടറുടെ മുന്നില് നില്ക്കുമ്പോള് അവര് നിശബ്ദമായും അല്ലാതെയും ചോദിക്കാവുന്ന ചില ചോദ്യങ്ങളുണ്ട്. ഈ ചോദ്യങ്ങള്ക്ക് വ്യക്തമായും ശാസ്ത്രീയമായും സത്യസന്ധമായും ഉത്തരങ്ങള് നല്കേണ്ട ചുമതല ശിശുരോഗവിദഗ്ധനും ശിശുഹൃദയ രോഗവിദഗ്ധനുമുണ്ട്.
ഇത്തരം ചോദ്യങ്ങളും അതിനുള്ള ഉത്തരങ്ങളുമാണ് ഈ ലേഖനത്തിന്റെ കാതല്:
1. എന്തു കൊണ്ട് എന്റെ കുഞ്ഞിന് ഇത്തരം ഹൃദയവൈകല്യം ഉണ്ടായി?
നമ്മള് കാണുന്ന സിഎച്ച്ഡിയില് 85 ശതമാനം ഒരു പ്രത്യേത കാരണം കൊണ്ടുണ്ടാകുന്നതല്ല. നമ്മള് അറിയാത്ത പല ഘടകങ്ങള് ഒത്തു ചേര്ന്നുണ്ടാകുന്നതാകാം ഇത്. 15 ശതമാനത്തിന് മാത്രമേ വ്യക്തമായ കാരണമുണ്ടാവുകയുള്ളൂ.
ക്രോമസോം തകരാറുകള്, റുബല്ല സിന്ഡ്രോം, പല ജനിതക കാരണങ്ങള്, ഗര്ഭാവസ്ഥയില് കഴിക്കേണ്ടി വരുന്ന മരുന്നുകള്, റേഡിയേഷന് തുടങ്ങിയവയെല്ലാം ഇതിന് കാരണമാകാം. അമ്മമാര്ക്ക് ഗര്ഭാവസ്ഥയില് കാണുന്ന പ്രമേഹം കാരണം ചെറിയതോതില് സിഎച്ച്ഡി ഉണ്ടാകാം. ഭാഗ്യത്തിന് ഇവ ഒട്ടു മുക്കാലും നിസാരവും ഒരു വയസിനുള്ളില് മാറുന്നതുമാണ്.
കുഞ്ഞിന് സിഎച്ച്ഡി വന്നാല് സ്വാഭാവികമായും ചെറിയ തോതില് മാതാപിതാക്കള്ക്ക് കുറ്റബോധം ഉടലെടുക്കാം. അതിന്റെ ആവശ്യമില്ലെന്ന് അവര് തന്നെ മനസിലാക്കണം. ഇഒഉ യില് ജനിതക കാരണങ്ങള് താരതമ്യേന വളരെ കുറവായിട്ടാണ് കാണുന്നത്.
2. ഈ ഹൃദ്രോഗം ഗൗരവ സ്വഭാവമുള്ളതാണോ? ഇതിന്റെ ഭാവി പരിണാമം എങ്ങിനെ?
സംശയിക്കപ്പെടുന്ന എല്ലാ സിഎച്ച്ഡി-ക്കും വിദഗ്ധ പരിശോധന വേണം. ഒരു പീഡിയാട്രിക് കാര്ഡിയോളജിസ്റ്റിന്റെ സേവനം ഇതിന് അനിവാര്യമാണ്. എക്സ്റേ, ഇസിജി, എക്കോ കാര്ഡിയോഗ്രാഫി എന്നീ സംവിധാനങ്ങള് ഉപയോഗിച്ചാണ് രോഗനിര്ണയം നടത്തുന്നത്. ജന്മനായുള്ള 99 ശതമാനം ഹൃദ്രോഗങ്ങളും എക്കോ കാര്ഡിയോഗ്രാഫി വഴി കണ്ടുപിടിക്കാം.
ജന്മനായുള്ള രോഗങ്ങള് ഈ വിധമാണ്
* നീലനിറമില്ലാത്ത (Pink Babies) വൈകല്യങ്ങള്- രക്തത്തിലെ ഓക്സിജന്റെ അളവ് ശരിയായത്.
* നീലക്കുഞ്ഞുങ്ങള് (Blue Babies)- രക്തത്തിലെ ഓക്സിജന്റെ അളവ് കുറവ്
ആദ്യ വിഭാഗം
1. കൂടുതലായി കാണുന്നത് സുഷിരങ്ങളാണ്
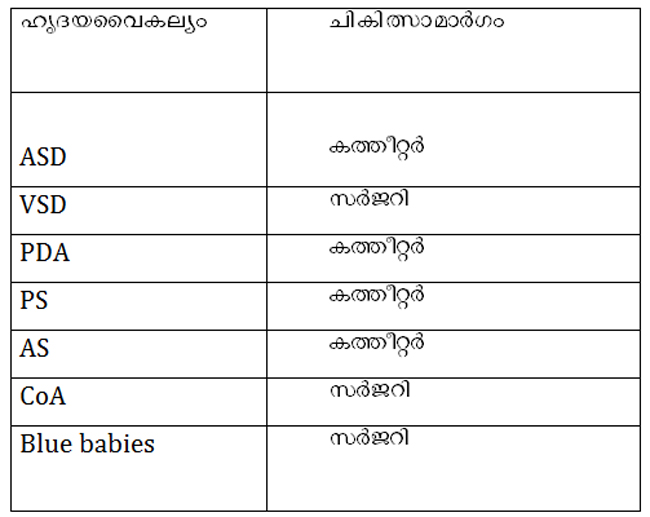
a) ഏട്രിയല് സെപ്ടല് ഡിഫക്ട് (ASD)
മേലറകള്ക്കിടയിലെ സുഷിരം
b) വെന്ട്രിക്കുലാര് സെപ്ടല് ഡിഫക്ട് (VSD)
കീഴറകള്ക്കിടയിലെ സുഷിരം
c) പേറ്റല്റ്റ് ഡക്ടസ് ആര്ട്ടീയോസസ് (PDA)
അയോര്ട്ട, പള്മനറി ധമനികള്ക്കിടയിലെ സുഷിരം
2. പിന്നെ കാണുന്നത് വാല്വുകളുടെയും അയോര്ട്ടയുടെയും തടസ്സമാണ്
* അയോര്ട്ടിക് സ്റ്റിനോസിസ് (AS)
* പള്മനറി സ്റ്റിനോസിസ് (PS)
* കോയാര്ക്ടേഷന് ഓഫ് അയോര്ട്ട (CoA)
രണ്ടാം വിഭാഗം
നീലക്കുഞ്ഞുങ്ങളില് ഏറ്റവും പ്രധാനമുള്ളവ ഇനിപ്പറയുന്നവയാണ്
* ട്രെട്രലോജി ഓഫ് ഫാലോ (ToF)
* ട്രാന്സ്പൊസിഷന് ഓഫ് ഗ്രേറ്റ് ആര്ട്ടറീസ് (TGA)
* ട്രെകസ്പിഡ് അട്രീഷ്യ (TA)
നേരത്തെ പറഞ്ഞു വച്ച 25-50-25 ശതമാനം കണക്കാക്കി ഈ രോഗങ്ങളുടെ ഗൗരവസ്വ'ാവം, പരിണാമം എന്നിവ കൈകാര്യം ചെയ്യാം.
ഉദാഹരണത്തിന്:
ചെറിയ ASD- ഇത് രണ്ട് ഏട്രിയങ്ങള്ക്കിടയിലെ ചെറു സുഷിരമാണ്. ഒരു വയസ്സിനുള്ളില് താനേ അടയും, കാര്യം നിസ്സാരം
ഇടത്തരം VSD- രണ്ട് വെന്ട്രിക്കിള്ക്കിടയിലുള്ള സുഷിരം, ബുദ്ധിമുട്ട് കുഞ്ഞിനു വരാം. മരുന്നുകള് വേണ്ടി വരാം. പല സന്ദര്ഭങ്ങളില് ശസ്ത്രക്രിയ വേണ്ടി വരും. കാര്യം ഗൗരവം
TGA അയോര്ട്ട, പള്മനറി ധമനികള് തെറ്റായ വെന്ട്രിക്കിളുമായി ഘടിപ്പിക്കപ്പെടുന്നു. അശുദ്ധ രക്തം ശരീരത്തില് ഒഴുകുന്നു. ഉടന് ശസ്ത്രക്രിയ. കാര്യം ഗുരുതരം.
സുഷിരങ്ങളില് ചിലതും വാല്വ് തടസ്സങ്ങളില് ചിലതും മെച്ചപ്പെടാം. അങ്ങിനെയെങ്കില് ചികിത്സ വേണ്ടി വരില്ല.
3. സിഎച്ച്ഡി-യുടെ ചികിത്സയെന്ത്? പരിഹാരമെന്ത്? ഇത് പൂര്ണമായി ഭേദമാക്കാമോ?
1938 ലാണ് ആദ്യമായി കുഞ്ഞുങ്ങളിലെ ഹൃദയ ശസ്ത്രക്രിയയ്ക്ക് തുടക്കം. 1930 കളില് 100 കുട്ടികള് ഹൃദ്രോഗത്തോടെ ജനിക്കുകയാണെങ്കില് കേവലം പത്ത് ശതമാനമാണ് 18 വയസ്സ് പൂര്ത്തിയാക്കിയിരിക്കുന്നത്. എന്നാല് 2020 ല് 95 ശതമാനം കുട്ടികളും പ്രായപൂര്ത്തിയെത്തിച്ചേരുന്നു. ഈ സന്ദേശമാണ് മാതാപിതാക്കള് അറിയേണ്ടത്. മിക്കവാറും എല്ലാ രോഗത്തിനും ഒരു പരിഹാരമുണ്ട്. മിക്കപ്പോഴും പൂര്ണ പരിഹാരമുണ്ടാകും. ചില വൈകല്യങ്ങള് ശസ്ത്രക്രിയ വഴി നന്നായി ജീവിക്കാന് കുട്ടികളെ പ്രാപ്തരാക്കുന്നു.
അതീവ ഗൗരവമുള്ള രോഗത്തിന് ശസ്ത്രക്രിയ/ കത്തീറ്റര് ചികിത്സ ഒരു വയസ്സിനുള്ളില് നടത്തണം. എല്ലാ നീലക്കുഞ്ഞുങ്ങള്ക്കും ഒരു വയസിനുള്ളില് ശസ്ത്രക്രിയ വേണ്ടി വരും. ചില കുട്ടികള്ക്ക് ജനിച്ച് 2-3 ആഴ്ചകള്ക്കുള്ളില് ചികിത്സ വേണ്ടതുണ്ട്. ഇത്തരം ചികിത്സകള് ജീവന് രക്ഷിക്കുന്നവയാണ്.
സാമാന്യം ഗൗരവ സ്വഭാവമുള്ളവയ്ക്ക് ചികിത്സ 2-4 വയസ്സിനുള്ളില് നടത്താം. ഒരു കുട്ടി സ്കൂളില് പോകുമ്പോള് അവന്/അവള് രോഗമില്ലാത്ത അവസ്ഥയിലായിരിക്കണം. സുഷിരങ്ങള് ശസ്ത്രക്രിയ വഴിയോ, കത്തീറ്റര് മുഖേനയോ അടയ്ക്കാം. വാല്വ് തടസങ്ങള്ക്ക് സാധാരണ രീതിയില് കത്തീറ്റര് ചികിത്സ മതിയാകും.
ജന്മനായുള്ള ഹൃദ്രോഗങ്ങള് ഘടനയുടെ തകരാറ് നിമിത്തമാണ് അത്തരം തകരാറിന് ഘടനാസംബന്ധിയായ ചികിത്സയാണ് വേണ്ടത്.
സിഎച്ച്ഡിയുള്ള കുട്ടികള്ക്ക് ഹൃദയമരുന്നുകള് നല്കുന്നത് താത്കാലികമായ ഗുണത്തിന് വേണ്ടിയാണെന്ന് മനസിലാക്കണം. ഡിജോക്സിന്, ഫുറോസിമൈഡ്, എനലാപ്രില് ഇവയെല്ലാം കുട്ടിയുടെ രോഗാവസ്ഥ നിയന്ത്രണത്തിലാക്കാനാണ് ഉതകുന്നത്.
4. ഇത്തരം ഹൃദ്രോഗം പാരമ്പര്യമാണോ? അടുത്ത കുട്ടിക്ക് വരാന് സാധ്യതയുണ്ടോ?
85 ശതമാനം രോഗങ്ങള്ക്കും ഒരു പ്രത്യേക കാരണവും ഘടനയും ഇല്ലാത്തതിനാല് അടുത്ത കുട്ടിക്ക് ഇതേ രോഗം വരാനുള്ള സാധ്യത കുറവാണ്. വെറും 2-3 ശതമാനം മാത്രം. മാത്രമല്ല, നമ്മുടെ നാട്ടില് ഗര്ഭാസ്ഥ ശിശുവിന് ഫീറ്റല് എക്കോ ചെയ്യാനുള്ള സൗകര്യങ്ങള് ഏറെയുണ്ട്. അതിനാല് നേരത്തെ തന്നെ ഹൃദയതകരാറുകളുടെ സാധ്യത കണ്ടെത്താം. ഇന്നത്തെ സാഹചര്യത്തില് ഹൃദയശസ്ത്രക്രിയ വിജയകരമായി നടക്കുകയും അവരില് പലരും ഗര്ഭിണികളുമാകുന്ന സാഹചര്യം നിലവിലുണ്ട്. അവരുടെ ഗര്ഭസ്ഥശിശുവിന് ഇഒഉ ഉണ്ടാകാനുള്ള സാധ്യത അല്പം കൂടുതലാണ്. 5-10 ശതമാനം ഈ ഈ ഗര്ഭിണികള്ക്ക് ഫീറ്റല് എക്കോ വേണം.
5. ജന്മനായുള്ള ഹൃദ്രോഗങ്ങളുടെ ലക്ഷണങ്ങള് ഏതൊക്കെ തരത്തില് കുട്ടികളില് കാണപ്പെടും?
ഉത്തരം
* ശ്വാസം മുട്ടല്
* നിരന്തരമായുള്ള കഫക്കെട്ട്
* ചുണ്ടില് നീലനിറം
* പാല്കുടിക്കുന്നതിന് ബുദ്ധിമുട്ട്/തടസ്സം
* ഹാര്ട്ട് മര്മര്(ഹൃദയപരിശോധനയില് കണ്ടെത്തുന്ന ശബ്ദവ്യത്യാസം)
* വളര്ച്ചക്കുറവ്
* സംശയാസ്പദമായ ഫീറ്റല് എക്കോ
ലോകമെമ്പാടും ഒരു ശതമാനം ശിശുക്കളില് കാണുന്ന അസുഖമാണ് ജന്മനായുള്ള ഹൃദ്രോഗം. അതില് അതീവ ഗുരുതരാവസ്ഥയുള്ളത് 25 ശതമാനത്തിന് മാത്രമാണ്. എല്ലാത്തരം ഹൃദയവൈകല്യങ്ങളും ഒരു വയസ്സിനു മുമ്പേയെങ്കിലും കണ്ടു പിടിക്കുകയും തക്കസമയത്ത്, തക്കതായ ചികിത്സ ചെയ്യുകയും ചെയ്താല് 90 ശതമാനത്തിലധികം കുഞ്ഞുങ്ങള് പ്രായപൂര്ത്തിയിലെത്തും. അവര്ക്ക് സ്വജീവിതവുമായി സുഗമമായി മുന്നോട്ട് പോകാം.
പ്രൊഫ. ഡോ. സുല്ഫിക്കര് അഹമ്മദ്
പീഡിയാട്രിക് കാര്ഡിയോളജി വിഭാഗം സീനിയര് കണ്സള്ട്ടന്റ് , കിംസ്ഹെല്ത്ത്
ജന്മനാ തന്നെ ശിശുക്കളുടെ ഹൃദയ വ്യതിയാനങ്ങളെ അല്ലെങ്കില് വൈകല്യങ്ങളെ ഇംഗ്ലീഷില് Congenital Heart Disease (സിഎച്ച്ഡി) എന്ന് വിളിക്കുന്നു.
ഞാന് ദീര്ഘകാലം പ്രവര്ത്തിച്ചിരുന്ന എസ്എടി ആശുപത്രിയില് ഒരു വര്ഷം ശരാശരി 10,000 കുഞ്ഞുങ്ങള് ജനിക്കുന്നു. ഇവരില് ഏകദേശം 100 കുട്ടികളില് സിഎച്ച്ഡി കാണാം.അതായത് ഒരു ശതമാനം വരെ. കേരളത്തില് ഒരുവര്ഷം അഞ്ച് ലക്ഷം കുഞ്ഞുങ്ങള് ജനിക്കുന്നുണ്ട്. അതിനര്ത്ഥം ഒരു വര്ഷം കേരളത്തിലെ 4000-5000 നവജാതശിശുക്കളില് സിഎച്ച്ഡി കാണപ്പെടുന്നു.
ഇത് അത്ര ഞെട്ടിക്കുന്ന കണക്കല്ല. കാരണം ഇവരില് 25 ശതമാനത്തിന് വളരെ നിസ്സാരമായ തകരാറുകളായിരിക്കും. ഒരു തരത്തിലുള്ള ചികിത്സയും അവര്ക്ക് വേണ്ടി വരില്ല. 50 ശതമാനം കുട്ടികളില് പ്രാധാന്യമര്ഹിക്കുന്ന, പക്ഷെ പ്രായേണ അപകടമില്ലാത്ത സിഎച്ച്ഡി ആയിരിക്കും. അതേ സമയം 25 ശതമാനം കുട്ടികള്ക്ക് അതീവ ഗുരുതര സ്വഭാവമുള്ള ക്രിട്ടിക്കല് സിഎച്ച്ഡി കാണാം. ഇവയെ ഉടന് തന്നെ ചികിത്സിക്കേണ്ടി വരും. ഈ വിഭാഗത്തില് പ്രതിവര്ഷം ഉദ്ദേശം 1000 നവജാതശിശുക്കളുണ്ടാകും.
സിഎച്ച്ഡിയുള്ള കുട്ടിയുമായി മാതാപിതാക്കള് ഒരു ഡോക്ടറുടെ മുന്നില് നില്ക്കുമ്പോള് അവര് നിശബ്ദമായും അല്ലാതെയും ചോദിക്കാവുന്ന ചില ചോദ്യങ്ങളുണ്ട്. ഈ ചോദ്യങ്ങള്ക്ക് വ്യക്തമായും ശാസ്ത്രീയമായും സത്യസന്ധമായും ഉത്തരങ്ങള് നല്കേണ്ട ചുമതല ശിശുരോഗവിദഗ്ധനും ശിശുഹൃദയ രോഗവിദഗ്ധനുമുണ്ട്.
ഇത്തരം ചോദ്യങ്ങളും അതിനുള്ള ഉത്തരങ്ങളുമാണ് ഈ ലേഖനത്തിന്റെ കാതല്:
1. എന്തു കൊണ്ട് എന്റെ കുഞ്ഞിന് ഇത്തരം ഹൃദയവൈകല്യം ഉണ്ടായി?
നമ്മള് കാണുന്ന സിഎച്ച്ഡിയില് 85 ശതമാനം ഒരു പ്രത്യേത കാരണം കൊണ്ടുണ്ടാകുന്നതല്ല. നമ്മള് അറിയാത്ത പല ഘടകങ്ങള് ഒത്തു ചേര്ന്നുണ്ടാകുന്നതാകാം ഇത്. 15 ശതമാനത്തിന് മാത്രമേ വ്യക്തമായ കാരണമുണ്ടാവുകയുള്ളൂ.
ക്രോമസോം തകരാറുകള്, റുബല്ല സിന്ഡ്രോം, പല ജനിതക കാരണങ്ങള്, ഗര്ഭാവസ്ഥയില് കഴിക്കേണ്ടി വരുന്ന മരുന്നുകള്, റേഡിയേഷന് തുടങ്ങിയവയെല്ലാം ഇതിന് കാരണമാകാം. അമ്മമാര്ക്ക് ഗര്ഭാവസ്ഥയില് കാണുന്ന പ്രമേഹം കാരണം ചെറിയതോതില് സിഎച്ച്ഡി ഉണ്ടാകാം. ഭാഗ്യത്തിന് ഇവ ഒട്ടു മുക്കാലും നിസാരവും ഒരു വയസിനുള്ളില് മാറുന്നതുമാണ്.
കുഞ്ഞിന് സിഎച്ച്ഡി വന്നാല് സ്വാഭാവികമായും ചെറിയ തോതില് മാതാപിതാക്കള്ക്ക് കുറ്റബോധം ഉടലെടുക്കാം. അതിന്റെ ആവശ്യമില്ലെന്ന് അവര് തന്നെ മനസിലാക്കണം. ഇഒഉ യില് ജനിതക കാരണങ്ങള് താരതമ്യേന വളരെ കുറവായിട്ടാണ് കാണുന്നത്.
2. ഈ ഹൃദ്രോഗം ഗൗരവ സ്വഭാവമുള്ളതാണോ? ഇതിന്റെ ഭാവി പരിണാമം എങ്ങിനെ?
സംശയിക്കപ്പെടുന്ന എല്ലാ സിഎച്ച്ഡി-ക്കും വിദഗ്ധ പരിശോധന വേണം. ഒരു പീഡിയാട്രിക് കാര്ഡിയോളജിസ്റ്റിന്റെ സേവനം ഇതിന് അനിവാര്യമാണ്. എക്സ്റേ, ഇസിജി, എക്കോ കാര്ഡിയോഗ്രാഫി എന്നീ സംവിധാനങ്ങള് ഉപയോഗിച്ചാണ് രോഗനിര്ണയം നടത്തുന്നത്. ജന്മനായുള്ള 99 ശതമാനം ഹൃദ്രോഗങ്ങളും എക്കോ കാര്ഡിയോഗ്രാഫി വഴി കണ്ടുപിടിക്കാം.
ജന്മനായുള്ള രോഗങ്ങള് ഈ വിധമാണ്
* നീലനിറമില്ലാത്ത (Pink Babies) വൈകല്യങ്ങള്- രക്തത്തിലെ ഓക്സിജന്റെ അളവ് ശരിയായത്.
* നീലക്കുഞ്ഞുങ്ങള് (Blue Babies)- രക്തത്തിലെ ഓക്സിജന്റെ അളവ് കുറവ്
ആദ്യ വിഭാഗം
1. കൂടുതലായി കാണുന്നത് സുഷിരങ്ങളാണ്
a) ഏട്രിയല് സെപ്ടല് ഡിഫക്ട് (ASD)
മേലറകള്ക്കിടയിലെ സുഷിരം
b) വെന്ട്രിക്കുലാര് സെപ്ടല് ഡിഫക്ട് (VSD)
കീഴറകള്ക്കിടയിലെ സുഷിരം
c) പേറ്റല്റ്റ് ഡക്ടസ് ആര്ട്ടീയോസസ് (PDA)
അയോര്ട്ട, പള്മനറി ധമനികള്ക്കിടയിലെ സുഷിരം
2. പിന്നെ കാണുന്നത് വാല്വുകളുടെയും അയോര്ട്ടയുടെയും തടസ്സമാണ്
* അയോര്ട്ടിക് സ്റ്റിനോസിസ് (AS)
* പള്മനറി സ്റ്റിനോസിസ് (PS)
* കോയാര്ക്ടേഷന് ഓഫ് അയോര്ട്ട (CoA)
രണ്ടാം വിഭാഗം
നീലക്കുഞ്ഞുങ്ങളില് ഏറ്റവും പ്രധാനമുള്ളവ ഇനിപ്പറയുന്നവയാണ്
* ട്രെട്രലോജി ഓഫ് ഫാലോ (ToF)
* ട്രാന്സ്പൊസിഷന് ഓഫ് ഗ്രേറ്റ് ആര്ട്ടറീസ് (TGA)
* ട്രെകസ്പിഡ് അട്രീഷ്യ (TA)
നേരത്തെ പറഞ്ഞു വച്ച 25-50-25 ശതമാനം കണക്കാക്കി ഈ രോഗങ്ങളുടെ ഗൗരവസ്വ'ാവം, പരിണാമം എന്നിവ കൈകാര്യം ചെയ്യാം.
ഉദാഹരണത്തിന്:
ചെറിയ ASD- ഇത് രണ്ട് ഏട്രിയങ്ങള്ക്കിടയിലെ ചെറു സുഷിരമാണ്. ഒരു വയസ്സിനുള്ളില് താനേ അടയും, കാര്യം നിസ്സാരം
ഇടത്തരം VSD- രണ്ട് വെന്ട്രിക്കിള്ക്കിടയിലുള്ള സുഷിരം, ബുദ്ധിമുട്ട് കുഞ്ഞിനു വരാം. മരുന്നുകള് വേണ്ടി വരാം. പല സന്ദര്ഭങ്ങളില് ശസ്ത്രക്രിയ വേണ്ടി വരും. കാര്യം ഗൗരവം
TGA അയോര്ട്ട, പള്മനറി ധമനികള് തെറ്റായ വെന്ട്രിക്കിളുമായി ഘടിപ്പിക്കപ്പെടുന്നു. അശുദ്ധ രക്തം ശരീരത്തില് ഒഴുകുന്നു. ഉടന് ശസ്ത്രക്രിയ. കാര്യം ഗുരുതരം.
സുഷിരങ്ങളില് ചിലതും വാല്വ് തടസ്സങ്ങളില് ചിലതും മെച്ചപ്പെടാം. അങ്ങിനെയെങ്കില് ചികിത്സ വേണ്ടി വരില്ല.
3. സിഎച്ച്ഡി-യുടെ ചികിത്സയെന്ത്? പരിഹാരമെന്ത്? ഇത് പൂര്ണമായി ഭേദമാക്കാമോ?
1938 ലാണ് ആദ്യമായി കുഞ്ഞുങ്ങളിലെ ഹൃദയ ശസ്ത്രക്രിയയ്ക്ക് തുടക്കം. 1930 കളില് 100 കുട്ടികള് ഹൃദ്രോഗത്തോടെ ജനിക്കുകയാണെങ്കില് കേവലം പത്ത് ശതമാനമാണ് 18 വയസ്സ് പൂര്ത്തിയാക്കിയിരിക്കുന്നത്. എന്നാല് 2020 ല് 95 ശതമാനം കുട്ടികളും പ്രായപൂര്ത്തിയെത്തിച്ചേരുന്നു. ഈ സന്ദേശമാണ് മാതാപിതാക്കള് അറിയേണ്ടത്. മിക്കവാറും എല്ലാ രോഗത്തിനും ഒരു പരിഹാരമുണ്ട്. മിക്കപ്പോഴും പൂര്ണ പരിഹാരമുണ്ടാകും. ചില വൈകല്യങ്ങള് ശസ്ത്രക്രിയ വഴി നന്നായി ജീവിക്കാന് കുട്ടികളെ പ്രാപ്തരാക്കുന്നു.
അതീവ ഗൗരവമുള്ള രോഗത്തിന് ശസ്ത്രക്രിയ/ കത്തീറ്റര് ചികിത്സ ഒരു വയസ്സിനുള്ളില് നടത്തണം. എല്ലാ നീലക്കുഞ്ഞുങ്ങള്ക്കും ഒരു വയസിനുള്ളില് ശസ്ത്രക്രിയ വേണ്ടി വരും. ചില കുട്ടികള്ക്ക് ജനിച്ച് 2-3 ആഴ്ചകള്ക്കുള്ളില് ചികിത്സ വേണ്ടതുണ്ട്. ഇത്തരം ചികിത്സകള് ജീവന് രക്ഷിക്കുന്നവയാണ്.
സാമാന്യം ഗൗരവ സ്വഭാവമുള്ളവയ്ക്ക് ചികിത്സ 2-4 വയസ്സിനുള്ളില് നടത്താം. ഒരു കുട്ടി സ്കൂളില് പോകുമ്പോള് അവന്/അവള് രോഗമില്ലാത്ത അവസ്ഥയിലായിരിക്കണം. സുഷിരങ്ങള് ശസ്ത്രക്രിയ വഴിയോ, കത്തീറ്റര് മുഖേനയോ അടയ്ക്കാം. വാല്വ് തടസങ്ങള്ക്ക് സാധാരണ രീതിയില് കത്തീറ്റര് ചികിത്സ മതിയാകും.
ജന്മനായുള്ള ഹൃദ്രോഗങ്ങള് ഘടനയുടെ തകരാറ് നിമിത്തമാണ് അത്തരം തകരാറിന് ഘടനാസംബന്ധിയായ ചികിത്സയാണ് വേണ്ടത്.

സിഎച്ച്ഡിയുള്ള കുട്ടികള്ക്ക് ഹൃദയമരുന്നുകള് നല്കുന്നത് താത്കാലികമായ ഗുണത്തിന് വേണ്ടിയാണെന്ന് മനസിലാക്കണം. ഡിജോക്സിന്, ഫുറോസിമൈഡ്, എനലാപ്രില് ഇവയെല്ലാം കുട്ടിയുടെ രോഗാവസ്ഥ നിയന്ത്രണത്തിലാക്കാനാണ് ഉതകുന്നത്.
4. ഇത്തരം ഹൃദ്രോഗം പാരമ്പര്യമാണോ? അടുത്ത കുട്ടിക്ക് വരാന് സാധ്യതയുണ്ടോ?
85 ശതമാനം രോഗങ്ങള്ക്കും ഒരു പ്രത്യേക കാരണവും ഘടനയും ഇല്ലാത്തതിനാല് അടുത്ത കുട്ടിക്ക് ഇതേ രോഗം വരാനുള്ള സാധ്യത കുറവാണ്. വെറും 2-3 ശതമാനം മാത്രം. മാത്രമല്ല, നമ്മുടെ നാട്ടില് ഗര്ഭാസ്ഥ ശിശുവിന് ഫീറ്റല് എക്കോ ചെയ്യാനുള്ള സൗകര്യങ്ങള് ഏറെയുണ്ട്. അതിനാല് നേരത്തെ തന്നെ ഹൃദയതകരാറുകളുടെ സാധ്യത കണ്ടെത്താം. ഇന്നത്തെ സാഹചര്യത്തില് ഹൃദയശസ്ത്രക്രിയ വിജയകരമായി നടക്കുകയും അവരില് പലരും ഗര്ഭിണികളുമാകുന്ന സാഹചര്യം നിലവിലുണ്ട്. അവരുടെ ഗര്ഭസ്ഥശിശുവിന് ഇഒഉ ഉണ്ടാകാനുള്ള സാധ്യത അല്പം കൂടുതലാണ്. 5-10 ശതമാനം ഈ ഈ ഗര്ഭിണികള്ക്ക് ഫീറ്റല് എക്കോ വേണം.
5. ജന്മനായുള്ള ഹൃദ്രോഗങ്ങളുടെ ലക്ഷണങ്ങള് ഏതൊക്കെ തരത്തില് കുട്ടികളില് കാണപ്പെടും?
ഉത്തരം
* ശ്വാസം മുട്ടല്
* നിരന്തരമായുള്ള കഫക്കെട്ട്
* ചുണ്ടില് നീലനിറം
* പാല്കുടിക്കുന്നതിന് ബുദ്ധിമുട്ട്/തടസ്സം
* ഹാര്ട്ട് മര്മര്(ഹൃദയപരിശോധനയില് കണ്ടെത്തുന്ന ശബ്ദവ്യത്യാസം)
* വളര്ച്ചക്കുറവ്
* സംശയാസ്പദമായ ഫീറ്റല് എക്കോ
ലോകമെമ്പാടും ഒരു ശതമാനം ശിശുക്കളില് കാണുന്ന അസുഖമാണ് ജന്മനായുള്ള ഹൃദ്രോഗം. അതില് അതീവ ഗുരുതരാവസ്ഥയുള്ളത് 25 ശതമാനത്തിന് മാത്രമാണ്. എല്ലാത്തരം ഹൃദയവൈകല്യങ്ങളും ഒരു വയസ്സിനു മുമ്പേയെങ്കിലും കണ്ടു പിടിക്കുകയും തക്കസമയത്ത്, തക്കതായ ചികിത്സ ചെയ്യുകയും ചെയ്താല് 90 ശതമാനത്തിലധികം കുഞ്ഞുങ്ങള് പ്രായപൂര്ത്തിയിലെത്തും. അവര്ക്ക് സ്വജീവിതവുമായി സുഗമമായി മുന്നോട്ട് പോകാം.
പ്രൊഫ. ഡോ. സുല്ഫിക്കര് അഹമ്മദ്
പീഡിയാട്രിക് കാര്ഡിയോളജി വിഭാഗം സീനിയര് കണ്സള്ട്ടന്റ് , കിംസ്ഹെല്ത്ത്






